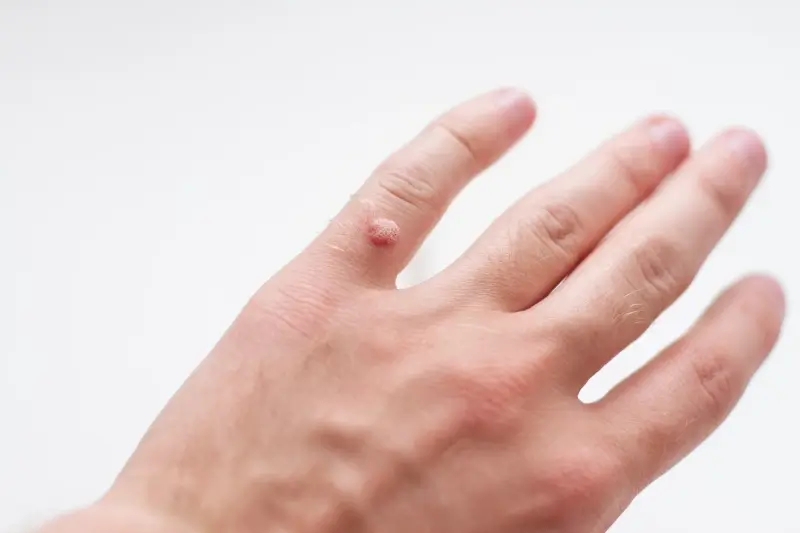
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Choć mogą pojawić się na dowolnej części ciała, najczęściej lokalizują się na dłoniach, stopach oraz twarzy. Ich pojawienie się bywa kłopotliwe i często budzi pytania dotyczące przyczyn oraz sposobów leczenia. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do zapobiegania ich rozprzestrzenianiu się i skutecznego radzenia sobie z nimi.
Głównym sprawcą brodawek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich ma predyspozycje do infekowania określonych obszarów skóry i błon śluzowych. Niektóre typy HPV są łagodne i powodują jedynie nieestetyczne zmiany, podczas gdy inne mogą być związane z wyższym ryzykiem rozwoju nowotworów. Warto jednak zaznaczyć, że większość kurzajek, z którymi mamy do czynienia na co dzień, jest wynikiem działania łagodnych odmian wirusa.
Wirus HPV jest niezwykle powszechny w naszym otoczeniu. Można go spotkać na powierzchniach, z którymi mamy kontakt, takich jak klamki, poręcze, podłogi w miejscach publicznych (np. baseny, siłownie, szatnie) czy przedmioty codziennego użytku. Do zakażenia dochodzi zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z zanieczyszczonymi przedmiotami. Kluczowym czynnikiem ułatwiającym wnikanie wirusa do organizmu jest naruszenie ciągłości naskórka – nawet mikroskopijne skaleczenia, otarcia czy pęknięcia skóry stanowią otwartą bramę dla wirusa.
Układ odpornościowy odgrywa fundamentalną rolę w walce z infekcją wirusową. U osób z silnym, sprawnie działającym systemem immunologicznym, wirus HPV może zostać zwalczony, zanim jeszcze pojawią się widoczne zmiany skórne. Niestety, u osób z osłabioną odpornością – na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu, niedoboru snu lub po prostu w okresach obniżonej kondycji – wirus ma większe szanse na rozwój i spowodowanie powstania kurzajek.
Okres inkubacji wirusa HPV, czyli czas od momentu zakażenia do pojawienia się widocznych brodawek, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy, a czasem nawet dłużej. Ten długi okres utajenia sprawia, że często trudno jest powiązać pojawienie się kurzajki z konkretnym momentem zakażenia. Dodatkowo, osoba z kurzajkami może nieświadomie rozprzestrzeniać wirusa na inne części swojego ciała lub na inne osoby.
Istnieje kilka głównych dróg transmisji wirusa HPV prowadzących do powstania kurzajek. Najczęściej spotykana jest transmisja bezpośrednia – kontakt skóra do skóry. Jeśli osoba z aktywną kurzajką dotknie innej osoby, która ma drobne uszkodzenie skóry, wirus może się przenieść. Równie częsta jest transmisja pośrednia, przez zanieczyszczone przedmioty. Wirus potrafi przetrwać na powierzchniach przez pewien czas, co zwiększa ryzyko infekcji w miejscach publicznych.
Szczególnie sprzyjające warunkom do rozwoju kurzajek są miejsca wilgotne i ciepłe, gdzie wirus HPV dobrze się namnaża. Do takich miejsc należą między innymi:
- Baseny i aquaparki,
- Publiczne prysznice i szatnie,
- Siłownie i kluby fitness,
- Sauny i spa,
- Miejsca o zwiększonej wilgotności, gdzie często chodzimy boso.
Dotykanie zainfekowanych powierzchni gołymi stopami lub dłońmi, a następnie pocieranie potencjalnie naruszonej skóry, znacząco zwiększa ryzyko zakażenia. Warto pamiętać, że nawet drobne skaleczenie, otarcie czy pęknięcie naskórka na stopie może stać się wrotami dla wirusa.
Zrozumienie mechanizmów przenoszenia wirusa HPV
Wirus brodawczaka ludzkiego (HPV) odpowiedzialny za powstawanie kurzajek jest niezwykle podstępny i łatwo się rozprzestrzenia. Kluczem do zrozumienia, skąd biorą się kurzajki, jest poznanie jego dróg transmisji. Wirus ten preferuje środowisko wilgotne i ciepłe, dlatego miejscami o podwyższonym ryzyku infekcji są między innymi baseny, sauny, siłownie czy publiczne prysznice. W tych miejscach wirus może przetrwać na powierzchniach, takich jak podłogi, maty czy sprzęt do ćwiczeń.
Najczęstszym sposobem zakażenia jest bezpośredni kontakt ze skórą osoby zainfekowanej. Jeśli ktoś ma kurzajkę, a następnie dotknie kogoś innego, kto ma drobne uszkodzenie naskórka, wirus może łatwo przeniknąć do organizmu. Dotyczy to zarówno kontaktu między ludźmi, jak i kontaktu z przedmiotami, które były dotykane przez osoby zakażone. Na przykład, wspólne korzystanie z ręczników, narzędzi do manicure czy przyborów osobistych może prowadzić do przeniesienia wirusa.
Ważnym czynnikiem, który ułatwia wirusowi HPV wniknięcie do organizmu, jest uszkodzenie bariery ochronnej skóry. Nawet niewielkie skaleczenie, zadrapanie, otarcie, pęknięcie naskórka czy suchość skóry mogą stanowić idealne wrota infekcji. Dlatego też osoby cierpiące na choroby skóry, takie jak egzema czy łuszczyca, mogą być bardziej podatne na zakażenie wirusem HPV i rozwój brodawek. Warto również zwrócić uwagę na nawyki, takie jak obgryzanie paznokci czy skórek, które tworzą otwarte rany i ułatwiają wnikanie wirusów.
Autoinokulacja, czyli przenoszenie wirusa z jednego miejsca na ciele na inne przez tę samą osobę, jest kolejnym istotnym mechanizmem rozprzestrzeniania się kurzajek. Jeśli ktoś ma kurzajkę na dłoni i przypadkowo ją dotknie, a następnie dotknie innej części ciała, na przykład twarzy lub nogi, może zainicjować tam nową infekcję. To wyjaśnia, dlaczego pojedyncza kurzajka może z czasem przekształcić się w wiele zmian na różnych obszarach skóry. Drapanie, skubanie czy próby samodzielnego usuwania brodawek mogą znacząco zwiększyć ryzyko autoinokulacji.
Szczególnie narażone na zakażenie są dzieci, które często bawią się w miejscach publicznych, nie zawsze przestrzegają zasad higieny i mają bardziej delikatną skórę. Ich układ odpornościowy jest również wciąż rozwijający się, co może sprawiać, że są mniej odporne na infekcje wirusowe. W szkole, przedszkolu czy na placu zabaw kontakt z innymi dziećmi, a także z przedmiotami używanymi przez nich, stwarza wiele okazji do zakażenia wirusem HPV.
Ryzyko zakażenia wzrasta również w okresach obniżonej odporności. Stres, przemęczenie, niedobór snu, niewłaściwa dieta czy choroby przewlekłe mogą osłabić naturalne mechanizmy obronne organizmu. W takiej sytuacji wirus HPV ma większe szanse na namnożenie się i wywołanie objawów w postaci kurzajek. Dlatego dbanie o ogólny stan zdrowia i odporność jest kluczowe nie tylko dla ogólnego samopoczucia, ale także dla profilaktyki infekcji wirusowych.
Warto podkreślić, że wirus HPV jest bardzo powszechny. Szacuje się, że większość ludzi w ciągu swojego życia zostanie zakażona przynajmniej jednym typem wirusa HPV. Jednak nie każdy zakażony rozwija kurzajki. Dużo zależy od indywidualnej odpowiedzi immunologicznej organizmu oraz od typu wirusa, który spowodował infekcję. Niektóre typy wirusa HPV są bardziej skłonne do wywoływania zmian skórnych niż inne.
Czynniki sprzyjające powstawaniu kurzajek na skórze
Osłabiony układ odpornościowy stanowi jedną z głównych przyczyn, dla których organizm nie jest w stanie skutecznie zwalczyć wirusa HPV. Kiedy nasze mechanizmy obronne są osłabione, wirus ma ułatwione zadanie w namnażaniu się i inicjowaniu zmian skórnych. Czynniki takie jak przewlekły stres, brak wystarczającej ilości snu, niewłaściwa dieta bogata w przetworzoną żywność i uboga w witaminy oraz minerały, a także choroby przewlekłe lub przyjmowanie leków immunosupresyjnych, mogą znacząco obniżyć naszą odporność.
Stan skóry ma również ogromne znaczenie. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Jednak wszelkie mikrouszkodzenia, takie jak drobne skaleczenia, zadrapania, pęknięcia naskórka, otarcia czy nawet nadmierna suchość skóry, tworzą idealne wrota dla wirusa HPV. Dlatego osoby z tendencją do suchej skóry, cierpiące na choroby dermatologiczne (np. egzema, łuszczyca) lub wykonujące prace narażające skórę na uszkodzenia, są bardziej podatne na rozwój kurzajek.
Higiena osobista, a właściwie jej brak lub niewłaściwe praktyki, znacząco wpływają na ryzyko zakażenia. Dzielenie się ręcznikami, obcinanie paznokci tymi samymi narzędziami, nieprzestrzeganie zasad higieny w miejscach publicznych (np. zakładanie obuwia ochronnego pod prysznicem na basenie) to prosta droga do przeniesienia wirusa. Szczególnie dotyczy to miejsc, gdzie skóra jest narażona na kontakt z potencjalnie zakażonymi powierzchniami.
Nawyki takie jak obgryzanie paznokci czy skórek wokół paznokci, a także nawyk drapania lub skubania istniejących kurzajek, mogą prowadzić do rozprzestrzeniania się wirusa. Obgryzanie paznokci tworzy drobne ranki i zadrapania w okolicy wałów paznokciowych, ułatwiając wirusowi wniknięcie. Drapanie lub skubanie brodawek nie tylko podrażnia skórę, ale także może prowadzić do autoinokulacji, czyli przeniesienia wirusa na inne części ciała.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, ze względu na niedojrzały jeszcze układ odpornościowy i częstszy kontakt z różnymi patogenami w środowisku szkolnym czy przedszkolnym, są bardziej podatne na zakażenia wirusowe, w tym wirusem HPV. Jednak kurzajki mogą pojawić się u osób w każdym wieku, a u osób starszych, u których układ odpornościowy może być naturalnie osłabiony, ryzyko również wzrasta.
Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa HPV. Dlatego miejsca takie jak baseny, siłownie, sauny, szatnie i inne ośrodki rekreacji, gdzie panuje wysoka wilgotność, stają się potencjalnym źródłem infekcji. Noszenie nieprzewiewnego obuwia, które powoduje nadmierne pocenie się stóp, również może stworzyć korzystne warunki dla rozwoju kurzajek, zwłaszcza na stopach (tzw. brodawki podeszwowe).
Czasami pojawienie się kurzajek może być związane z ekspozycją na specyficzne typy wirusa HPV. Istnieje ponad 100 różnych typów tego wirusa, a każdy z nich ma nieco inne właściwości i preferencje co do lokalizacji na ciele. Niektóre typy wirusa są bardziej agresywne i łatwiej wywołują zmiany skórne, podczas gdy inne mogą przejść niezauważone lub zostać szybko zwalczone przez układ odpornościowy.
Jakie są rodzaje kurzajek i ich charakterystyczne cechy
Kurzajki, choć wszystkie wywoływane są przez wirusa brodawczaka ludzkiego (HPV), mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, przyjmując odmienne cechy morfologiczne. Rozpoznanie rodzaju kurzajki może pomóc w zrozumieniu, skąd się wzięła i jak można ją skutecznie leczyć. Każdy typ brodawki ma swoje unikalne cechy, które odróżniają go od innych.
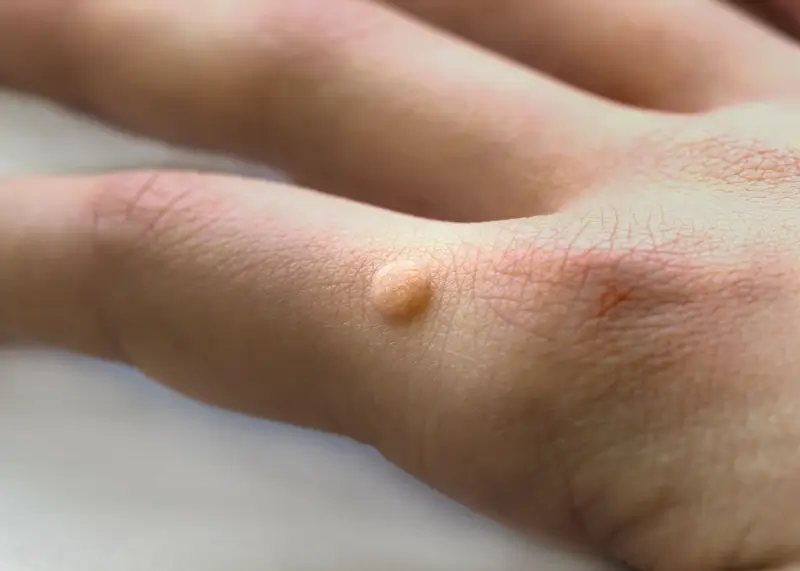
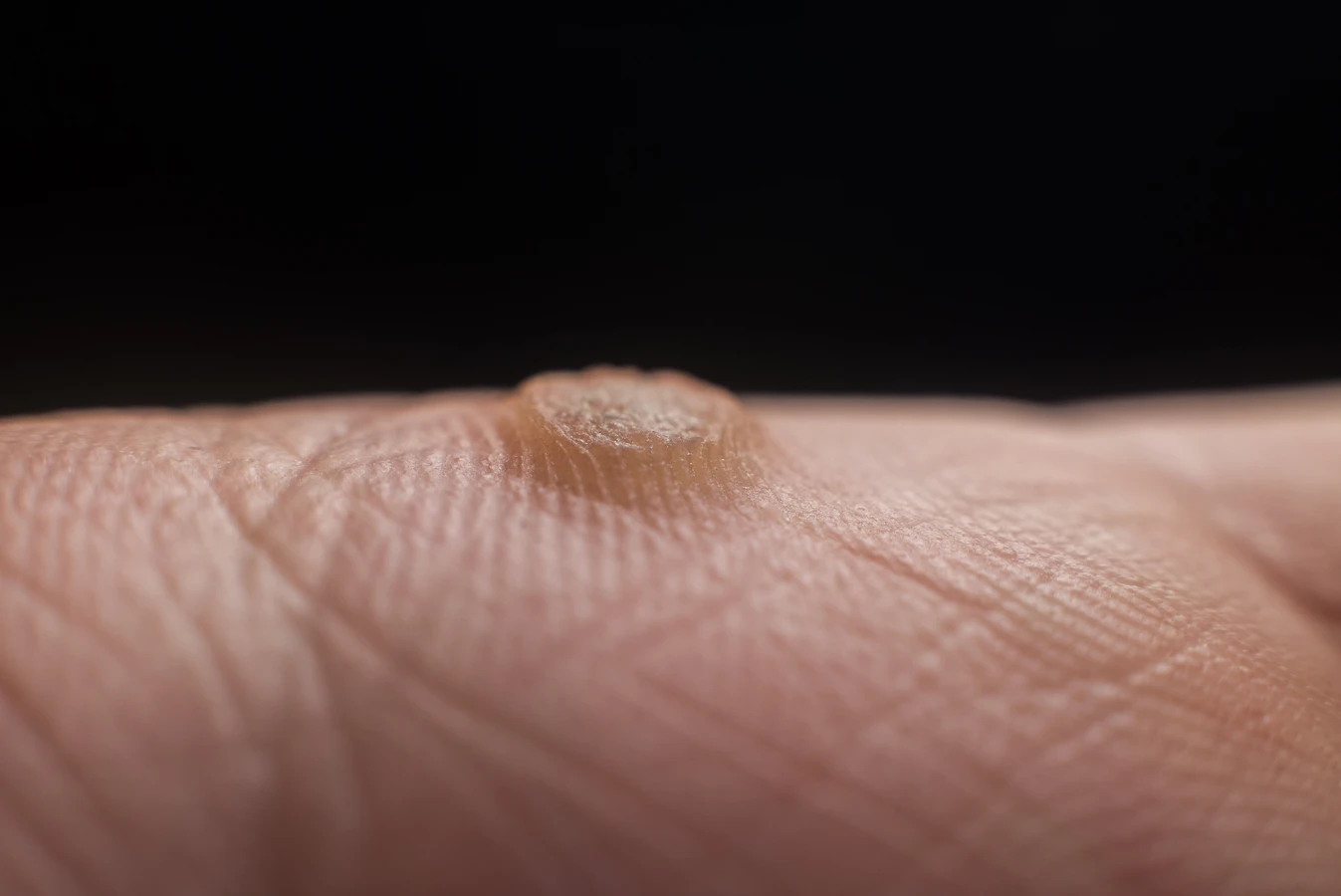
Najczęściej spotykanym rodzajem są kurzajki zwykłe, znane również jako brodawki pospolite. Zwykle pojawiają się na palcach, dłoniach, a czasem także na kolanach. Charakteryzują się szorstką, nierówną powierzchnią, często przypominającą kalafior lub ziarno grochu. Mogą mieć kolor skóry lub być nieco ciemniejsze. Czasami w ich wnętrzu można dostrzec małe, czarne punkciki, które są zatkanymi naczyniami krwionośnymi. Są one zazwyczaj bezbolesne, chyba że uciskają na nerwy lub znajdują się w miejscach narażonych na tarcie.
Brodawki łokciowe, czyli kurzajki na łokciach, są rzadziej spotykane, ale równie uciążliwe. Zwykle mają mniej wyraźną strukturę niż kurzajki zwykłe i mogą być płaskie lub lekko wypukłe. Podobnie jak inne typy, są one wywoływane przez wirusa HPV i pojawiają się w wyniku kontaktu z nim. Ich lokalizacja na łokciach może być związana z częstym opieraniem się o różne powierzchnie.
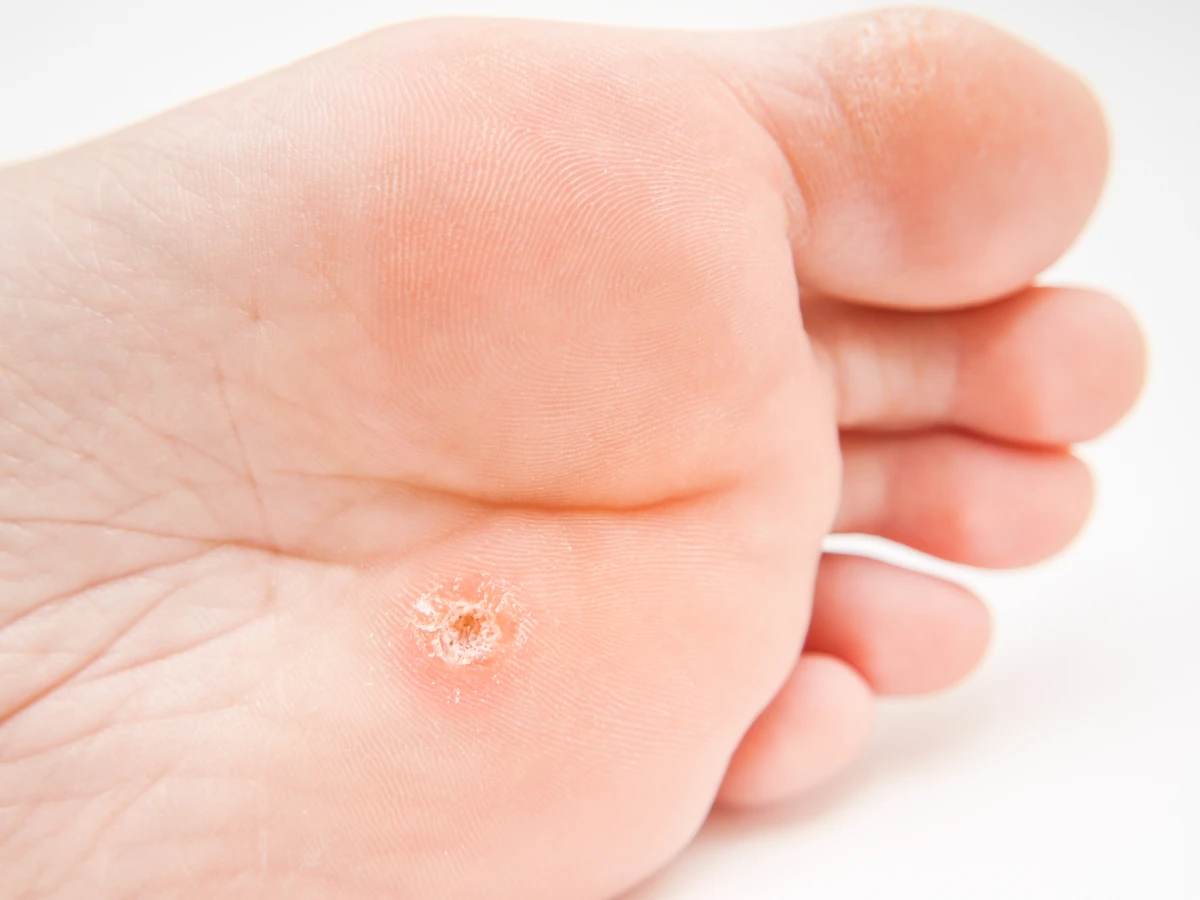
Szczególnie uciążliwe i bolesne są brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk wywierany podczas chodzenia, często rosną do wewnątrz, w głąb skóry, a nie na zewnątrz. Ich powierzchnia może być początkowo gładka, ale z czasem staje się szorstka i pokryta zrogowaciałą skórą. Brodawki podeszwowe często przypominają odciski, ale można je odróżnić po tym, że przerwania linii papilarnych na skórze są widoczne, a po delikatnym zeskrobaniu zrogowaciałej warstwy, można dostrzec drobne, czarne punkciki krwawiące po ucisku. Mogą powodować znaczny dyskomfort podczas chodzenia.
Brodawki płaskie, znane również jako brodawki młodocianych, zazwyczaj pojawiają się na twarzy, szyi, rękach i kolanach. Są mniejsze i bardziej płaskie od brodawek zwykłych, często mają gładką powierzchnię i lekko wypukły kształt. Mogą być żółtawe, brązowe lub w kolorze skóry. W przeciwieństwie do innych typów, brodawki płaskie mogą pojawiać się w dużej liczbie, tworząc grupy. Są one częstsze u dzieci i młodzieży, co sugeruje związek z ich rozwijającym się układem odpornościowym.
Brodawki nitkowate, zwane także palczastymi, mają charakterystyczny wydłużony, cienki kształt, przypominający nitkę lub włos. Najczęściej pojawiają się na twarzy, w okolicach ust, nosa i oczu, a także na szyi. Mogą być szybko rosnące i łatwo się rozprzestrzeniać. Ich pojawienie się może być szczególnie niepokojące ze względu na lokalizację w widocznych miejscach.
Brodawki mozaikowe to skupiska wielu małych brodawek, które tworzą większą, gęsto spłaszczoną zmianę. Często występują na dłoniach i stopach, tam gdzie skóra jest grubsza i bardziej narażona na nacisk. Zmiany te mogą być trudne do odróżnienia od zwykłych odcisków, ale charakteryzują się obecnością licznych, drobnych brodawek. Ich pojawienie się może być związane z długotrwałym zakażeniem wirusem HPV w jednym obszarze.
Warto pamiętać, że kurzajki mogą samoistnie ustępować, ale proces ten może trwać miesiącami, a nawet latami. W niektórych przypadkach, zwłaszcza gdy brodawki są liczne, bolesne, uciążliwe lub zlokalizowane w widocznych miejscach, konieczna jest interwencja lekarska. Samodzielne próby usunięcia kurzajek, zwłaszcza w przypadku brodawek podeszwowych czy płaskich na twarzy, mogą prowadzić do powikłań, takich jak infekcje, blizny lub rozprzestrzenienie się wirusa.
Kiedy i jak dochodzi do zakażenia wirusem HPV
Zrozumienie momentu i okoliczności zakażenia wirusem brodawczaka ludzkiego (HPV) jest kluczowe do zrozumienia, skąd biorą się kurzajki. Wirus ten jest niezwykle powszechny i przenosi się na wiele sposobów, a moment, w którym dochodzi do infekcji, często pozostaje niezauważony przez długi czas. Kluczową rolę odgrywają tutaj czynniki środowiskowe oraz stan naszego układu odpornościowego.
Najczęstszym sposobem zakażenia jest kontakt bezpośredni ze skórą osoby zakażonej wirusem HPV. Jeśli osoba posiadająca kurzajkę dotknie swojej skóry, a następnie dotknie innej osoby, która ma drobne uszkodzenie naskórka, wirus ma możliwość wniknięcia do organizmu. Dotyczy to zarówno bliskich kontaktów fizycznych, jak i sytuacji, w których dochodzi do przypadkowego dotknięcia zainfekowanej skóry. Okres, kiedy kurzajka jest widoczna, to czas, w którym osoba jest najbardziej zakaźna.
Transmisja pośrednia, czyli poprzez zanieczyszczone przedmioty, jest równie częstym mechanizmem przenoszenia wirusa. Wirus HPV potrafi przetrwać na powierzchniach, takich jak klamki, poręcze, ręczniki, deski do krojenia, czy nawet zabawki, przez pewien czas. Jeśli ktoś dotknie takiej zanieczyszczonej powierzchni, a następnie dotknie swojej skóry, szczególnie w miejscu, gdzie występuje drobne skaleczenie lub otarcie, wirus może się tam namnożyć i zainicjować infekcję. Miejsca publiczne, takie jak łazienki, baseny, siłownie, czy transport publiczny, są potencjalnymi źródłami zakażenia.
Szczególnie sprzyjające warunki do zakażenia panują w wilgotnych i ciepłych środowiskach. Wirus HPV doskonale namnaża się w takich warunkach, dlatego miejsca takie jak baseny, sauny, jacuzzi, szatnie, czy publiczne prysznice są miejscami o podwyższonym ryzyku infekcji. Chodzenie boso po mokrych podłogach w tych miejscach znacząco zwiększa prawdopodobieństwo kontaktu wirusa ze skórą stóp, która często ma drobne uszkodzenia lub jest narażona na zadrapania.
Kluczowym czynnikiem ułatwiającym zakażenie jest naruszenie ciągłości naskórka. Nawet mikroskopijne skaleczenia, otarcia, pęknięcia skóry, suchość skóry, czy zadrapania mogą stanowić otwarte wrota dla wirusa. Osoby z chorobami skóry, takimi jak egzema, łuszczyca, czy grzybica, są bardziej narażone na zakażenie, ponieważ ich bariera ochronna skóry jest osłabiona. Podobnie, osoby wykonujące prace fizyczne, które mogą prowadzić do uszkodzeń skóry dłoni, są bardziej podatne.
Autoinokulacja, czyli przenoszenie wirusa z jednego miejsca na ciele na inne przez tę samą osobę, jest ważnym aspektem rozprzestrzeniania się kurzajek. Drapanie lub skubanie istniejącej kurzajki może prowadzić do przeniesienia wirusa na inne obszary skóry. Na przykład, osoba z kurzajką na palcu, która następnie dotknie swojej twarzy, może zainicjować tam nową infekcję. Ten mechanizm wyjaśnia, dlaczego jedna początkowa kurzajka może z czasem przekształcić się w wiele zmian na różnych częściach ciała.
Okres inkubacji wirusa HPV, czyli czas od momentu zakażenia do pojawienia się widocznych kurzajek, jest zmienny i może trwać od kilku tygodni do kilku miesięcy, a nawet lat. W tym czasie wirus namnaża się w komórkach skóry, ale zmiany skórne nie są jeszcze widoczne. To sprawia, że często trudno jest powiązać pojawienie się kurzajki z konkretnym momentem zakażenia, ponieważ osoba mogła mieć kontakt z wirusem wiele miesięcy wcześniej.
Układ odpornościowy odgrywa kluczową rolę w kontrolowaniu infekcji HPV. U osób z silnym systemem immunologicznym, wirus może zostać zwalczony, zanim jeszcze pojawią się widoczne zmiany skórne. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób, stresu, niedożywienia, czy przyjmowania leków, wirus ma większe szanse na rozwój i wywołanie objawów w postaci kurzajek. Dlatego stan zdrowia ogólnego jest bardzo ważny w profilaktyce i leczeniu kurzajek.
Jakie metody leczenia są dostępne na kurzajki
Choć kurzajki często ustępują samoistnie, wiele osób decyduje się na ich usunięcie ze względów estetycznych, bólowych lub zapobiegawczych. Dostępnych jest wiele metod leczenia, które można podzielić na domowe sposoby, metody dostępne bez recepty oraz terapie stosowane przez lekarzy. Wybór odpowiedniej metody zależy od rodzaju kurzajki, jej lokalizacji, wielkości oraz indywidualnych predyspozycji pacjenta.
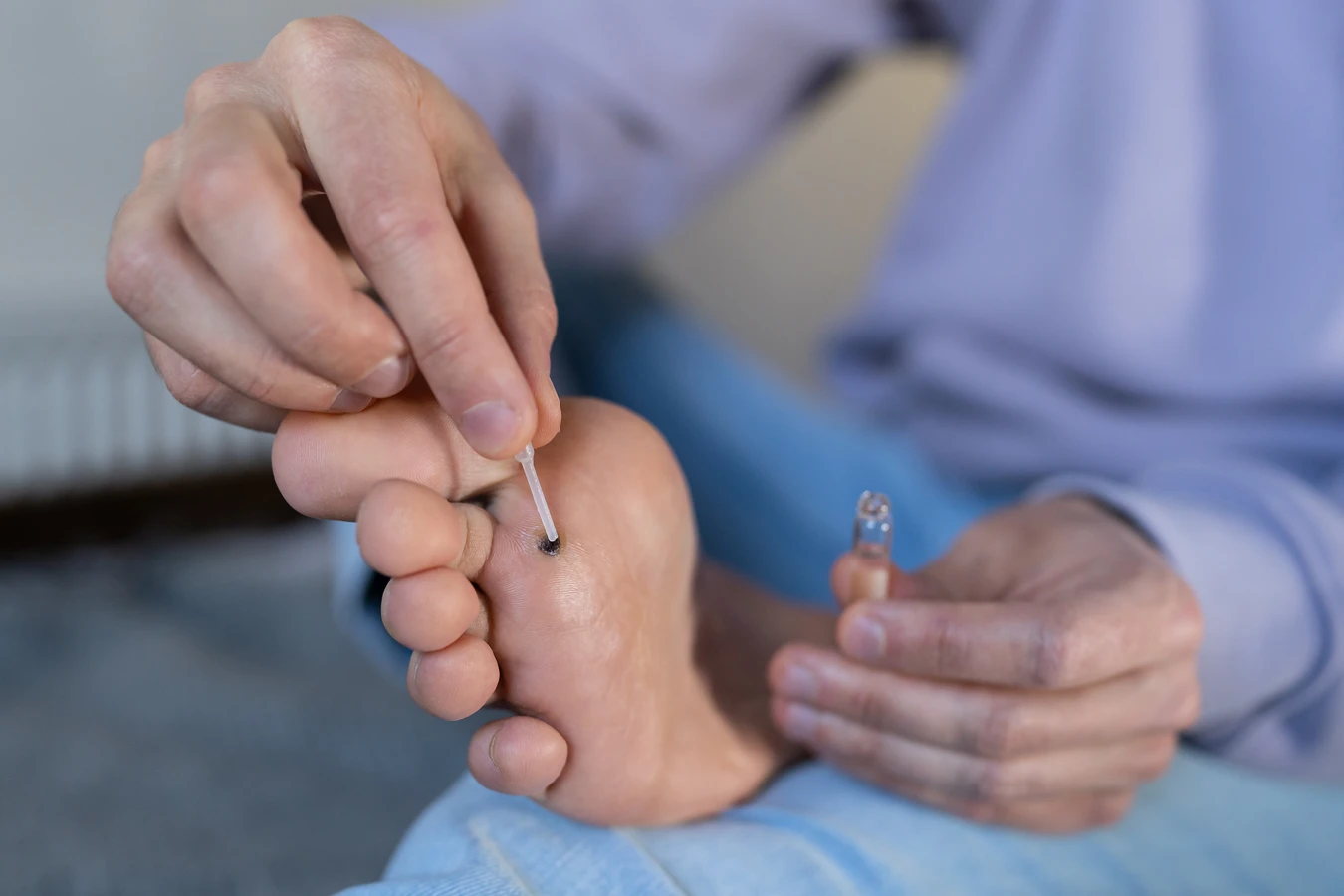
Jedną z najczęściej stosowanych metod jest krioterapia, czyli zamrażanie kurzajek. Zabieg ten polega na aplikacji ekstremalnie niskiej temperatury (zazwyczaj ciekłego azotu) bezpośrednio na zmianę skórną. Niska temperatura powoduje zniszczenie komórek wirusowych i uszkodzenie naczyń krwionośnych odżywiających kurzajkę, co prowadzi do jej obumarcia i odpadnięcia. Krioterapia może być wykonywana w gabinecie lekarskim lub przy użyciu specjalnych preparatów dostępnych w aptekach. Czasami konieczne jest powtórzenie zabiegu kilkukrotnie.
Kolejną popularną metodą jest elektrokoagulacja, czyli wypalanie kurzajek prądem elektrycznym. Zabieg ten polega na zastosowaniu wysokiej częstotliwości prądu elektrycznego, który powoduje ścięcie białka w tkankach kurzajki, prowadząc do jej zniszczenia. Elektrokoagulacja jest skuteczną metodą, ale może pozostawić niewielką bliznę. Jest to zabieg wykonywany wyłącznie przez lekarza.
Kwas salicylowy jest powszechnie stosowanym składnikiem preparatów dostępnych bez recepty, przeznaczonych do leczenia kurzajek. Działa on keratolitycznie, czyli zmiękcza i złuszcza zrogowaciałą warstwę skóry, stopniowo usuwając kurzajkę. Preparaty z kwasem salicylowym występują w postaci płynów, żeli, maści lub plastrów. Leczenie jest zazwyczaj długotrwałe i wymaga regularnego stosowania.
Laserowe usuwanie kurzajek to nowoczesna i bardzo skuteczna metoda. Polega na precyzyjnym niszczeniu tkanki kurzajki za pomocą wiązki lasera. Laser wypala wirusa i zamyka naczynia krwionośne, co minimalizuje krwawienie i przyspiesza gojenie. Zabieg jest zazwyczaj wykonywany w znieczuleniu miejscowym i może wymagać kilku sesji, w zależności od wielkości i liczby brodawek.
Kolejną opcją terapeutyczną jest aplikacja preparatów zawierających silniejsze kwasy, takie jak kwas trójchlorooctowy (TCA) lub kwas glikolowy. Kwasy te działają silniej niż kwas salicylowy, powodując chemiczne złuszczanie naskórka i niszczenie wirusa. Preparaty te są zazwyczaj stosowane pod nadzorem lekarza, ponieważ mogą powodować podrażnienia i oparzenia, jeśli nie są stosowane prawidłowo.
W niektórych przypadkach, gdy inne metody zawiodą, lekarz może zdecydować o chirurgicznym wycięciu kurzajki. Jest to zabieg inwazyjny, który polega na usunięciu całej zmiany skórnej wraz z marginesem zdrowej tkanki. Po usunięciu, ranę zazwyczaj zaszywa się szwami. Metoda ta jest skuteczna, ale wiąże się z ryzykiem powstania blizny.
Warto wspomnieć o immunoterapii, która polega na stymulowaniu układu odpornościowego do walki z wirusem HPV. Może być ona stosowana w postaci kremów zawierających substancje immunomodulujące lub poprzez wstrzykiwanie do kurzajki substancji, które wywołują reakcję immunologiczną. Immunoterapia jest często stosowana w przypadkach trudnych do leczenia, opornych na inne metody.
Metody domowe, takie jak okłady z sody oczyszczonej, czosnku czy octu jabłkowego, są często propagowane w internecie, jednak ich skuteczność nie jest potwierdzona naukowo. Mogą one jedynie podrażniać skórę i nie prowadzą do zniszczenia wirusa. Zawsze warto skonsultować się z lekarzem przed zastosowaniem jakiejkolwiek metody leczenia, aby uniknąć powikłań i zapewnić sobie najskuteczniejszą terapię.
Profilaktyka i zapobieganie powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek jest znacznie łatwiejsze i mniej uciążliwe niż ich leczenie. Kluczem do skutecznej profilaktyki jest świadomość dróg zakażenia wirusem HPV oraz stosowanie odpowiednich nawyków higienicznych i środków ostrożności. Zrozumienie, skąd biorą się kurzajki, pozwala nam aktywnie minimalizować ryzyko infekcji.
Podstawą profilaktyki jest dbanie o higienę osobistą. Należy pamiętać o regularnym myciu rąk, szczególnie po powrocie do domu, przed jedzeniem czy po skorzystaniu z toalety. W miejscach publicznych, gdzie kontakt z wirusem jest bardziej prawdopodobny, warto unikać dotykania twarzy gołymi rękami. Szczególną uwagę należy zwrócić na higienę stóp – w miejscach takich jak baseny, sauny, czy szatnie, zawsze należy nosić klapki lub inne obuwie ochronne. Pozwala to uniknąć bezpośredniego kontaktu stóp z zakażonymi powierzchniami.
Wzmacnianie układu odpornościowego jest kluczowe w profilaktyce wszelkich infekcji, w tym infekcji wirusem HPV. Zbilansowana dieta bogata w warzywa, owoce, pełnoziarniste produkty zbożowe oraz odpowiednia ilość snu są niezbędne do prawidłowego funkcjonowania systemu immunologicznego. Regularna aktywność fizyczna również przyczynia się do wzmocnienia odporności. W okresach zwiększonego ryzyka, na przykład podczas przesilenia wiosennego czy jesiennego, warto rozważyć suplementację witamin (np. witaminy C, D) i minerałów (np. cynku), po konsultacji z lekarzem lub farmaceutą.
Unikanie nadmiernego nawilżania skóry i dbanie o jej dobrą kondycję jest również ważnym elementem profilaktyki. Sucha, popękana skóra stanowi łatwiejsze wrota dla wirusa. Regularne stosowanie emolientów, szczególnie po kąpieli lub w okresie zimowym, może pomóc w utrzymaniu skóry nawilżonej i elastycznej. Należy jednak unikać stosowania tych samych kosmetyków do pielęgnacji skóry z objawami kurzajek i skóry zdrowej, aby nie doprowadzić do rozprzestrzenienia wirusa.
Ważne jest również, aby nie dopuszczać do uszkodzeń skóry. Należy unikać obgryzania paznokci i skórek wokół paznokci, ponieważ tworzy to drobne ranki, które mogą stać się miejscem infekcji. Wszelkie skaleczenia, otarcia czy zadrapania należy jak najszybciej oczyścić i zabezpieczyć odpowiednim opatrunkiem, aby zapobiec wniknięciu wirusa. W przypadku wykonywania prac narażających skórę na uszkodzenia, warto stosować rękawice ochronne.
Unikanie dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, golarki, czy narzędzia do manicure, jest kolejnym ważnym krokiem w profilaktyce. Te przedmioty mogą stanowić nośniki wirusa HPV, dlatego najlepiej używać ich wyłącznie samodzielnie. W przypadku korzystania z usług kosmetycznych, należy upewnić się, że stosowane narzędzia są sterylne i pochodzą z pewnego źródła.
Szczepienie przeciwko wirusowi HPV, choć głównie kojarzone z profilaktyką raka szyjki macicy, może również pomóc w zapobieganiu niektórym typom brodawek płciowych i innych zmian skórnych wywoływanych przez określone typy wirusa HPV. Szczepienie jest zalecane głównie dla młodzieży, ale może być również rozważane przez osoby dorosłe. Warto skonsultować się z lekarzem w celu omówienia możliwości i zasadności szczepienia.
W przypadku zauważenia pierwszych objawów kurzajki, nie należy jej bagatelizować. Wczesne wdrożenie odpowiedniego leczenia, nawet domowymi sposobami (o ile są bezpieczne i nieinwazyjne), może zapobiec jej rozprzestrzenianiu się i rozwojowi kolejnych zmian. Ważne jest, aby nie drapać, nie skubać ani nie próbować samodzielnie wycinać kurzajek, ponieważ może to prowadzić do rozprzestrzenienia wirusa i powstania blizn.