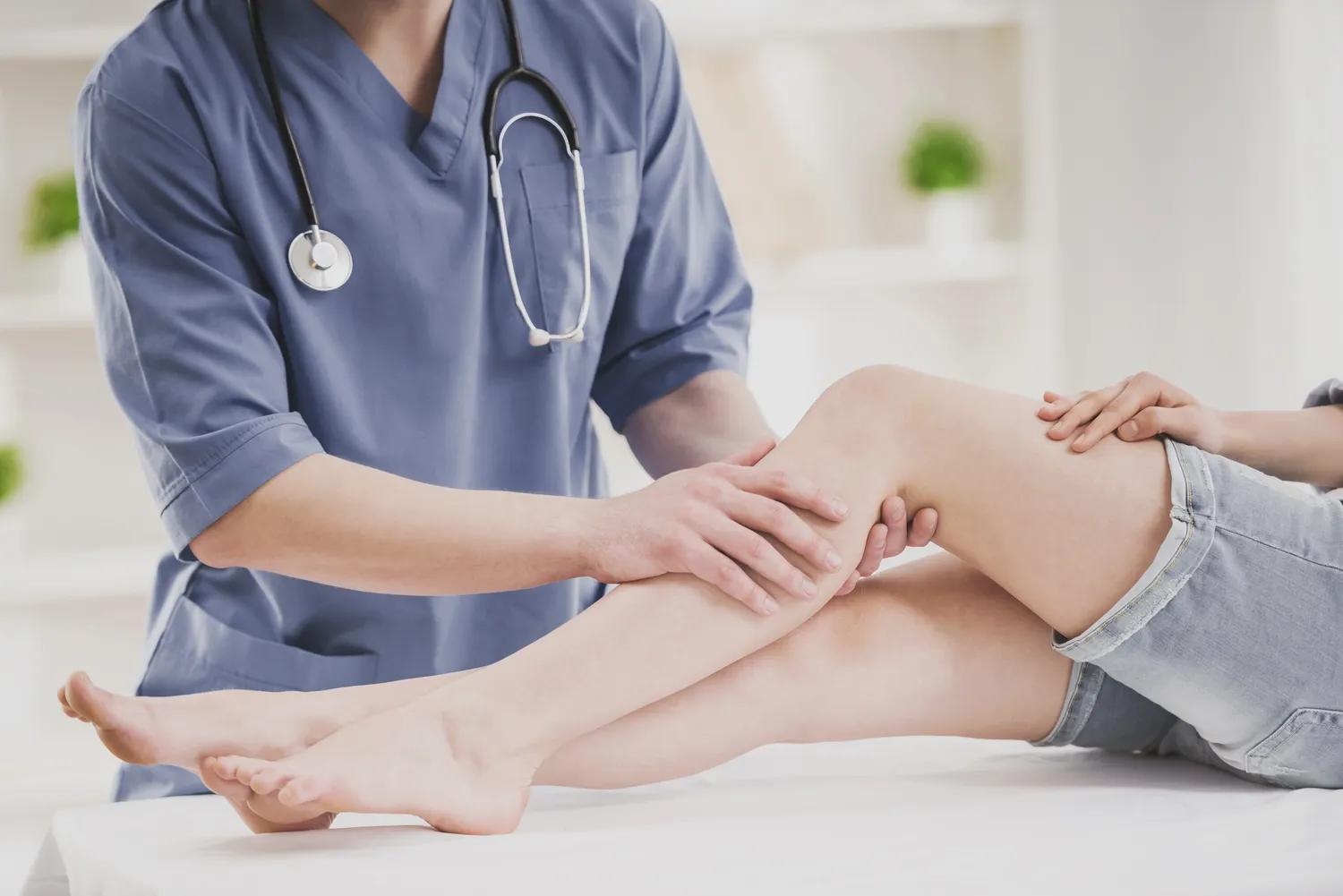
Rozwój technologiczny wkroczył w obszar medycyny, rewolucjonizując wiele procesów, w tym wystawianie recept. E-recepta, czyli elektroniczna recepta, stała się standardem w polskim systemie ochrony zdrowia. Proces jej wystawienia jest prosty i intuicyjny, ale wymaga od lekarza posiadania pewnych kluczowych informacji oraz narzędzi. Zrozumienie tego, co jest potrzebne lekarzowi do wystawienia e-recepty, pozwala pacjentom lepiej przygotować się do wizyty i usprawnić cały proces. Odpowiednie dane pacjenta, szczegóły dotyczące leczenia i dostęp do systemu informatycznego to fundamenty sprawnego funkcjonowania systemu e-recept.
System e-recepty ma na celu zwiększenie bezpieczeństwa pacjentów, eliminację błędów wynikających z nieczytelności odręcznych zapisów oraz usprawnienie przepływu informacji między placówkami medycznymi a aptekami. Dzięki elektronicznej formie, recepta trafia bezpośrednio do systemu, skąd pacjent może ją zrealizować w dowolnej aptece, okazując jedynie numer PESEL lub kod dostępu. Lekarz, aby móc wystawić taki dokument, musi posiadać odpowiednie kwalifikacje i uprawnienia do wystawiania recept, a także być zarejestrowany w systemie P1 – centralnym systemie teleinformatycznym, który zarządza elektroniczną dokumentacją medyczną.
Kluczowe znaczenie ma również zabezpieczenie cyfrowe. Lekarz musi posiadać ważny kwalifikowany podpis elektroniczny lub profil zaufany ePUAP, który służy do uwierzytelnienia dokumentu i potwierdzenia jego autentyczności. Brak tych elementów uniemożliwia wystawienie e-recepty. Proces wystawiania e-recepty odbywa się zazwyczaj w ramach elektronicznego systemu gabinetowego lub systemu informacji medycznej, z którym lekarz pracuje na co dzień. Dostęp do tych systemów jest ściśle kontrolowany i wymaga uwierzytelnienia lekarza.
Od czego zależy, co potrzebuje lekarz do wystawienia e recepty
Decyzja o tym, co konkretnie lekarz potrzebuje do wystawienia e-recepty, zależy od kilku czynników. Przede wszystkim musi posiadać aktualne dane pacjenta. Są to informacje takie jak imię, nazwisko, numer PESEL oraz adres zamieszkania. Te dane są niezbędne do prawidłowego zidentyfikowania osoby, dla której wystawiana jest recepta. W przypadku dzieci, które nie posiadają numeru PESEL, wykorzystywany jest numer PESEL rodzica lub opiekuna prawnego, wraz z informacją o pokrewieństwie. Warto podkreślić, że dokładność tych danych jest kluczowa dla uniknięcia błędów i zapewnienia bezpieczeństwa pacjenta.
Kolejnym istotnym elementem jest dokładne określenie przepisywanego leku. Lekarz musi znać jego nazwę handlową lub generyczną, dawkę, postać farmaceutyczną (np. tabletki, kapsułki, syrop) oraz ilość opakowań. W przypadku leków refundowanych, niezbędne jest również wpisanie odpowiednich kodów dotyczących uprawnień pacjenta do refundacji (np. S, Z, R). System informatyczny, z którego korzysta lekarz, zazwyczaj posiada rozbudowaną bazę leków, co ułatwia wprowadzanie tych informacji i minimalizuje ryzyko błędów.
Oprócz danych pacjenta i szczegółów dotyczących leku, lekarz musi również posiadać dostęp do systemu teleinformatycznego, który umożliwia wystawianie e-recept. System ten, najczęściej zintegrowany z elektroniczną dokumentacją medyczną, pozwala na wprowadzanie wszystkich niezbędnych danych i wysłanie recepty do systemu P1. Używany przez lekarza system musi być aktualny i zgodny z obowiązującymi przepisami prawa. Bez dostępu do takiego systemu, wystawienie e-recepty jest niemożliwe, nawet jeśli lekarz posiada wszystkie pozostałe informacje.
Informacje o pacjencie niezbędne dla lekarza do wystawienia e recepty
Aby lekarz mógł wystawić e-receptę, potrzebuje przede wszystkim precyzyjnych i aktualnych danych identyfikacyjnych pacjenta. Podstawowym i najważniejszym elementem jest numer PESEL. Jest to unikalny identyfikator każdej osoby w Polsce, który pozwala na jednoznaczne powiązanie e-recepty z konkretnym pacjentem. W przypadku braku numeru PESEL, na przykład u noworodków, lekarz może wykorzystać numer PESEL rodzica lub opiekuna prawnego, dodając informację o stopniu pokrewieństwa. Jest to rozwiązanie tymczasowe, które umożliwia wystawienie recepty w sytuacji braku głównego identyfikatora.
Poza numerem PESEL, istotne są również dane osobowe pacjenta: imię, nazwisko oraz data urodzenia. Te informacje służą do weryfikacji tożsamości pacjenta, zwłaszcza w sytuacjach, gdy numer PESEL nie jest dostępny lub występuje potencjalne ryzyko pomyłki. Dodatkowo, lekarz może potrzebować adresu zamieszkania pacjenta, choć nie jest on zawsze obligatoryjny do wystawienia samej e-recepty. Adres ten może być jednak ważny w kontekście dalszej komunikacji lub w specyficznych przypadkach medycznych.
Ważne jest, aby pacjent podczas wizyty u lekarza posiadał przy sobie dowód tożsamości lub był w stanie podać powyższe dane z pamięci. W przypadku pacjentów niepełnoletnich, dane ich opiekunów prawnych są niezbędne. Lekarz, korzystając z systemu gabinetowego, wprowadza te informacje do odpowiednich pól. System ten następnie komunikuje się z centralnym systemem P1, gdzie e-recepta jest rejestrowana. Dokładność tych danych jest kluczowa dla bezpieczeństwa pacjenta i prawidłowej realizacji recepty w aptece.
Co musi wiedzieć lekarz o leku przepisując e-receptę
Aby lekarz mógł prawidłowo wystawić e-receptę, musi posiadać szczegółową wiedzę na temat przepisywanego leku. Podstawą jest jego prawidłowa nazwa. Może to być nazwa handlowa, czyli nazwa produktu leczniczego wprowadzona przez producenta, lub nazwa międzynarodowa (INN), określająca substancję czynną. W przypadku leków generycznych, lekarz często decyduje się na przepisanie nazwy substancji czynnej, co daje pacjentowi możliwość wyboru tańszego odpowiednika w aptece. System gabinetowy zazwyczaj podpowiada dostępne opcje, ułatwiając ten wybór.
Kluczowa jest również dawka leku. Musi być ona precyzyjnie określona, na przykład „5 mg” czy „100 mg”. Niewłaściwe określenie dawki może prowadzić do poważnych konsekwencji zdrowotnych. Lekarz musi również wskazać postać farmaceutyczną leku, czyli formę, w jakiej jest on podawany. Najczęściej spotykane to tabletki, kapsułki, syropy, krople, maści czy plastry. Każda z tych form wymaga odpowiedniego dawkowania i sposobu podania, co musi być jasno zaznaczone na recepcie.
Poza tym, lekarz musi określić ilość opakowań leku, które pacjent ma otrzymać. Zazwyczaj jest to jedna lub dwie sztuki, ale w przypadku terapii przewlekłych może być ich więcej. Ważnym aspektem, szczególnie w Polsce, jest możliwość przepisania leków refundowanych. Aby to zrobić, lekarz musi znać lub mieć możliwość szybkiego sprawdzenia, czy dany lek podlega refundacji, a także jakie są zasady jej przyznawania. W tym celu wykorzystuje się specjalne kody, które określają uprawnienia pacjenta do refundacji (np. kody S, Z, R dla określonych grup chorób lub zawodów). Doktor musi również wiedzieć, czy pacjent ma prawo do konkretnej refundacji, co często wymaga weryfikacji w systemie.
Uprawnienia lekarza i systemy niezbędne do wystawienia e recepty
Aby lekarz mógł wystawić e-receptę, musi posiadać odpowiednie uprawnienia zawodowe oraz być zarejestrowany w systemach umożliwiających ten proces. Podstawowym wymogiem jest posiadanie prawa wykonywania zawodu lekarza, potwierdzone ważnym numerem Prawa Wykonywania Zawodu (PWZ). Bez tego lekarz nie może legalnie wystawiać żadnych recept, w tym elektronicznych.
Kluczowym elementem technicznym jest posiadanie przez lekarza lub placówkę medyczną, w której pracuje, dostępu do systemu informatycznego, który umożliwia generowanie e-recept. Są to zazwyczaj specjalistyczne programy gabinetowe lub systemy informacji medycznej (SIM), które są zintegrowane z centralnym systemem P1, zarządzanym przez Centrum Systemów Informacyjnych Ochrony Zdrowia (CSIOZ). Lekarz musi być zalogowany do swojego konta w tym systemie, aby móc rozpocząć proces wystawiania recepty.
Konieczne jest również posiadanie cyfrowego sposobu uwierzytelnienia dokumentu. Do tego celu służy kwalifikowany podpis elektroniczny lub profil zaufany ePUAP. Kwalifikowany podpis elektroniczny jest narzędziem zapewniającym najwyższy stopień bezpieczeństwa i pewności co do tożsamości osoby podpisującej dokument. Profil zaufany ePUAP jest alternatywnym, często łatwiej dostępnym rozwiązaniem, które również pozwala na elektroniczne podpisywanie dokumentów. Bez jednego z tych narzędzi, lekarz nie może nadać e-recepcie mocy prawnej, a tym samym wystawić jej do realizacji.
Dodatkowe informacje dla lekarza przy wystawianiu e recepty
Poza podstawowymi danymi pacjenta i szczegółami leku, lekarz podczas wystawiania e-recepty musi uwzględnić kilka dodatkowych informacji, które zapewniają pełne i bezpieczne stosowanie przepisanych medykamentów. Jednym z takich aspektów jest sposób dawkowania leku. Lekarz powinien jasno określić, jak często i w jakich porach pacjent powinien przyjmować lek. Przykładowo, „1 tabletka rano” lub „2 razy dziennie po 1 kapsułce”. Taka precyzja jest kluczowa dla skuteczności terapii i uniknięcia błędów.
Ważne jest również podanie wskazówek dotyczących sposobu przyjmowania leku, zwłaszcza gdy ma to znaczenie dla jego wchłaniania lub działania. Na przykład, czy lek należy przyjmować na czczo, po posiłku, czy popijać dużą ilością wody. Te informacje mogą być wpisane w polu „dawkowanie” lub w dodatkowych uwagach dostępnych w systemie gabinetowym. Lekarz powinien również poinformować pacjenta o potencjalnych skutkach ubocznych i zaleceniach dotyczących higieny leczenia.
W niektórych sytuacjach lekarz może zdecydować o przepisaniu leku w większej ilości niż standardowa, na przykład w przypadku terapii przewlekłych lub specjalnych potrzeb pacjenta. W takim przypadku, liczba opakowań może być większa niż jedno. System P1 pozwala na wystawienie recepty na maksymalnie pięć opakowań leku. Jeśli potrzebna jest większa ilość, lekarz musi wystawić kolejną receptę. Ponadto, lekarz może przepisać lek robiony, który jest przygotowywany na indywidualne zamówienie pacjenta w aptece. W takim przypadku na recepcie podaje się skład leku oraz sposób jego przygotowania, a także dawkowanie.
Wymagania prawne dotyczące tego co potrzebuje lekarz do wystawienia e recepty
Proces wystawiania e-recept jest ściśle regulowany przez polskie prawo, które określa, co jest niezbędne lekarzowi do prawidłowego wykonania tego zadania. Podstawowym aktem prawnym, który normuje tę kwestię, jest ustawa o systemie informacji w ochronie zdrowia oraz rozporządzenia wykonawcze do tej ustawy. Zgodnie z tymi przepisami, lekarz musi posiadać uprawnienie do wystawiania recept, czyli prawo wykonywania zawodu lekarza lub lekarza dentysty, a także być wpisany do Centralnego Wykazu Ubezpieczonych.
Kluczowym wymogiem jest posiadanie przez lekarza lub podmiot leczniczy, w którym pracuje, dostępu do systemu gabinetowego lub systemu informacji medycznej, który jest zgodny z wymogami systemu P1. System ten musi umożliwiać wystawianie elektronicznych recept i ich przesyłanie do systemu P1. Oznacza to, że lekarz musi korzystać z oprogramowania certyfikowanego i spełniającego określone standardy techniczne i bezpieczeństwa. Brak takiego systemu uniemożliwia wystawienie e-recepty.
Niezbędne jest również zapewnienie autentyczności i integralności wystawianej recepty. W tym celu lekarz musi posługiwać się kwalifikowanym podpisem elektronicznym lub profilem zaufanym ePUAP. Te narzędzia służą do cyfrowego podpisywania e-recepty, co potwierdza jej autentyczność i pochodzenie od uprawnionej osoby. Bez takiego podpisu, e-recepta nie ma mocy prawnej. Dodatkowo, przepisy prawa określają, jakie informacje muszą znaleźć się na e-recepcie, w tym dane pacjenta, dane leku, dawkowanie oraz dane lekarza wystawiającego.