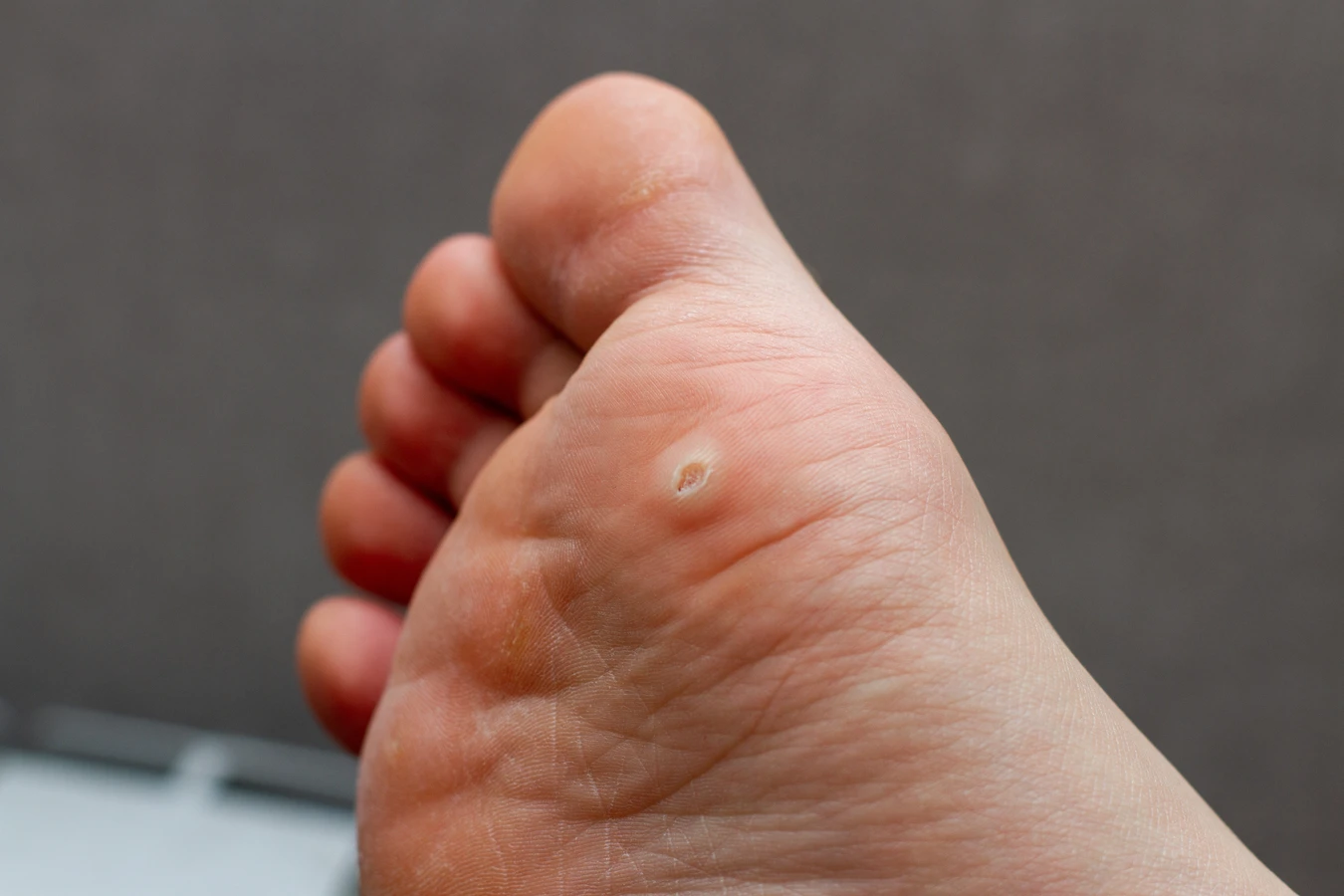
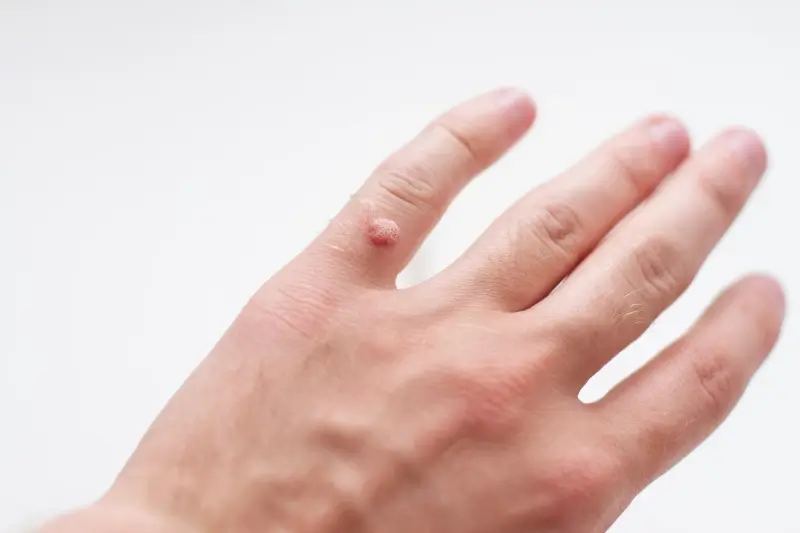
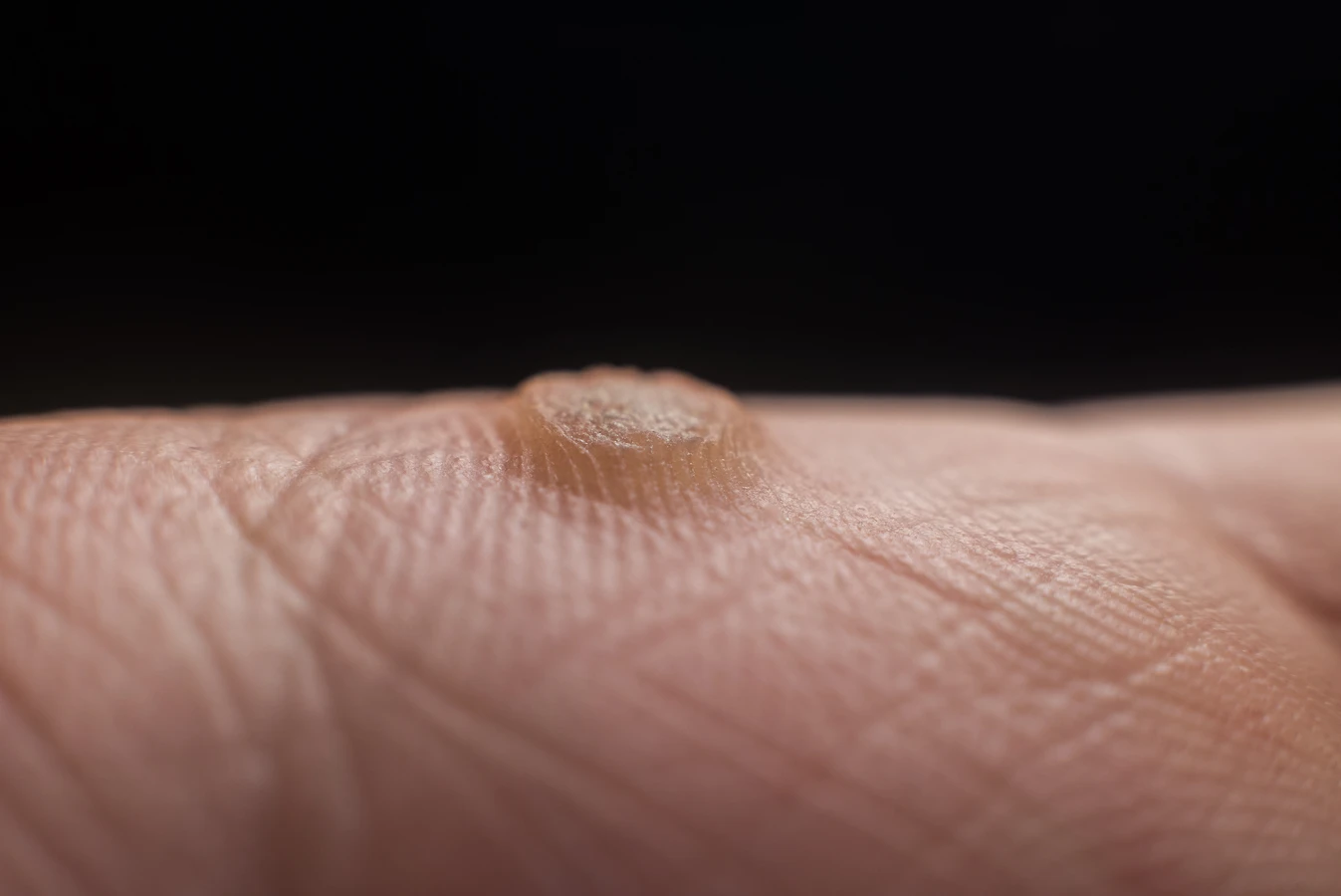
Kurzajki, znane również jako brodawki, to zmiany skórne o łagodnym charakterze, które mogą pojawić się na różnych częściach ciała. Ich obecność jest wynikiem infekcji wirusowej, a konkretnie zakażenia wirusem brodawczaka ludzkiego, w skrócie HPV (Human Papillomavirus). Ten powszechny wirus atakuje komórki naskórka, prowadząc do ich nadmiernego wzrostu i tworzenia charakterystycznych wykwitów. Warto zaznaczyć, że wirus HPV istnieje w wielu odmianach, a niektóre z nich są odpowiedzialne za powstawanie brodawek, podczas gdy inne mogą być powiązane z poważniejszymi schorzeniami, w tym nowotworami.
Drogi zakażenia wirusem HPV są różnorodne. Najczęściej do transmisji dochodzi poprzez bezpośredni kontakt ze skórą osoby zakażonej lub z przedmiotami, które miały z nią kontakt. Dotyczy to szczególnie miejsc, gdzie panuje wilgotne i ciepłe środowisko, sprzyjające przetrwaniu wirusa. Baseny, sauny, szatnie sportowe, a nawet wspólne korzystanie z ręczników to potencjalne miejsca, gdzie możemy zetknąć się z wirusem. Warto podkreślić, że wirus może pozostawać w uśpieniu przez długi czas, a objawy w postaci kurzajek pojawiają się zazwyczaj wtedy, gdy układ odpornościowy jest osłabiony.
Czynniki zwiększające ryzyko zakażenia i rozwoju kurzajek obejmują obniżoną odporność organizmu, na przykład w wyniku choroby, stresu, niedożywienia czy przyjmowania leków immunosupresyjnych. Skaleczenia, otarcia naskórka, a także nadmierna wilgotność skóry mogą ułatwiać wirusowi wniknięcie do organizmu. Co więcej, niektóre osoby są bardziej podatne na zakażenie niż inne, co może być związane z indywidualnymi predyspozycjami genetycznymi. Zrozumienie tych mechanizmów jest kluczowe dla profilaktyki i skutecznego radzenia sobie z tym powszechnym problemem skórnym.
W jaki sposób wirus HPV wywołuje powstawanie brodawek na dłoniach?
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą powstawania kurzajek, zwłaszcza tych zlokalizowanych na dłoniach. Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenia naskórka, wirus infekuje komórki nabłonkowe. Kluczowym mechanizmem działania HPV jest jego zdolność do manipulowania cyklem życiowym komórek gospodarza. Wirus dostarcza swoje materiały genetyczne do komórek naskórka, a następnie wykorzystuje ich mechanizmy do własnej replikacji.
Efektem tej infekcji jest nadmierna i niekontrolowana proliferacja komórek naskórka. Zamiast ulegać normalnym procesom różnicowania i złuszczania, zainfekowane komórki zaczynają się mnożyć w przyspieszonym tempie. Powoduje to powstawanie widocznych zmian – brodawek. Charakterystyczna, nierówna powierzchnia kurzajki wynika właśnie z tego nieprawidłowego wzrostu komórek, które tworzą wypukłe, kalafiorowate struktury.
Warto zaznaczyć, że różne typy wirusa HPV mogą wywoływać różne rodzaje brodawek. Na dłoniach najczęściej spotykane są brodawki zwykłe, które mają twardą, chropowatą powierzchnię i często występują pojedynczo lub w grupach. Wirus HPV jest wysoce zaraźliwy i może łatwo przenosić się z jednej części ciała na drugą, na przykład poprzez dotykanie istniejącej kurzajki, a następnie innej, niezainfekowanej skóry. Drapanie lub skubanie brodawek może dodatkowo sprzyjać rozprzestrzenianiu się wirusa, prowadząc do powstawania nowych wykwitów.
Dlaczego kurzajki powstają u dzieci i jakie są tego przyczyny?
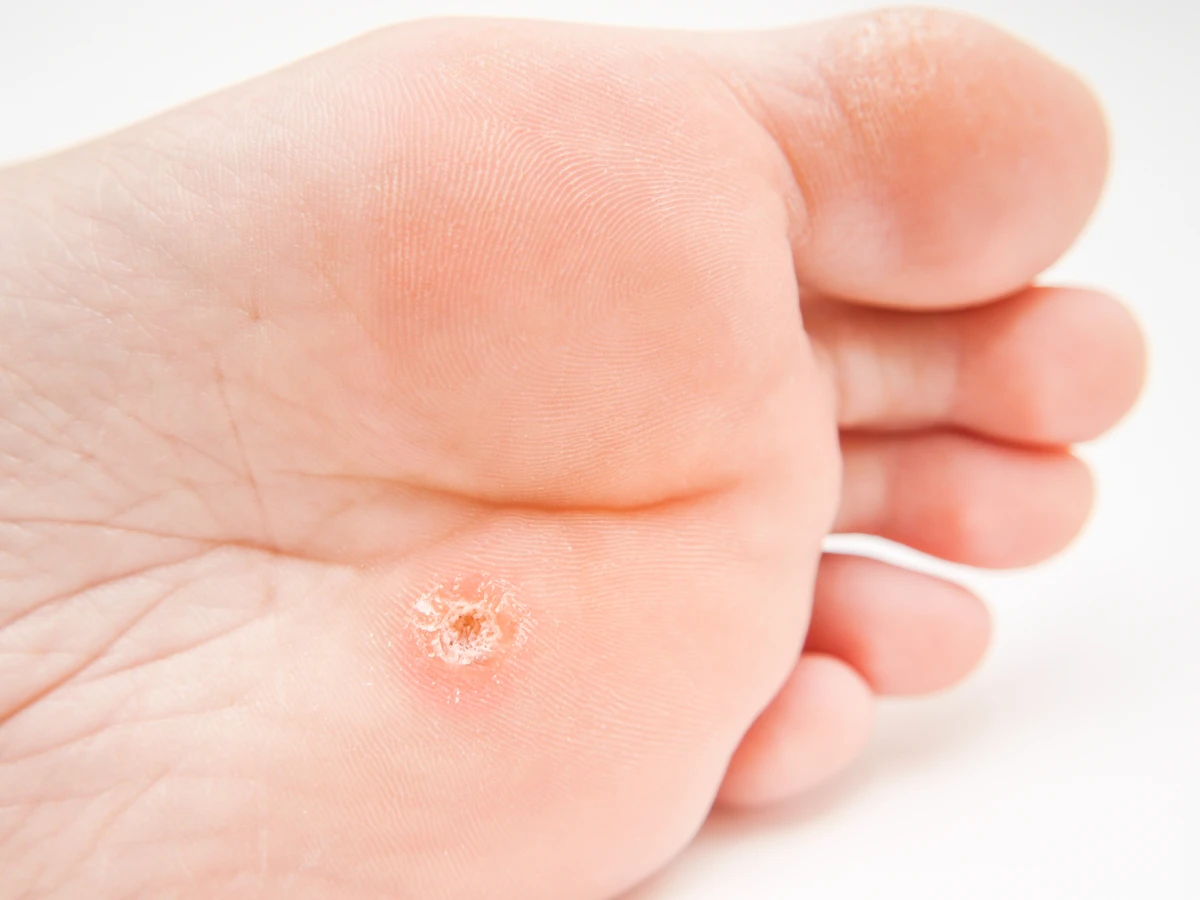
Częsty kontakt z innymi dziećmi w żłobkach, przedszkolach czy szkołach również sprzyja transmisji wirusa. Dzielenie się zabawkami, wspólną przestrzenią, a także bezpośredni kontakt fizyczny podczas zabawy to sytuacje, w których wirus HPV może łatwo się rozprzestrzeniać. Dzieci mają również tendencję do obgryzania paznokci czy wkładania palców do ust, co może prowadzić do przeniesienia wirusa z dłoni na błony śluzowe, potencjalnie prowadząc do powstawania brodawek w okolicy ust.
Nawet niewielkie skaleczenia, zadrapania czy otarcia naskórka, które są częste u aktywnych dzieci, stanowią idealne „wrota” dla wirusa. Wilgotna skóra, na przykład po długiej kąpieli lub poceniu się, również ułatwia wnikanie wirusa. Warto pamiętać, że kurzajki u dzieci często znikają samoistnie wraz z rozwojem odporności, jednak w niektórych przypadkach mogą utrzymywać się przez dłuższy czas, wymagając interwencji medycznej. Edukacja dzieci w zakresie higieny, unikania drapania i kontaktu z istniejącymi zmianami jest kluczowa w profilaktyce.
Z jakich powodów kurzajki pojawiają się w miejscach intymnych i co je wywołuje?
Kurzajki w miejscach intymnych, znane jako kłykciny kończyste, są wywoływane przez specyficzne typy wirusa brodawczaka ludzkiego (HPV), które przenoszą się głównie drogą płciową. Zakażenie tymi typami wirusa jest bardzo powszechne i stanowi jedno z najczęstszych zakażeń przenoszonych drogą płciową na świecie. Wirus atakuje komórki nabłonkowe błon śluzowych narządów płciowych, odbytu oraz jamy ustnej i gardła.
Do zakażenia dochodzi najczęściej podczas kontaktów seksualnych, w tym stosunku waginalnego, analnego i oralnego, nawet jeśli partner nie wykazuje widocznych objawów infekcji. Wirus jest bardzo zaraźliwy i może przetrwać na skórze lub błonach śluzowych przez pewien czas. Okres inkubacji, czyli czas od zakażenia do pojawienia się pierwszych objawów, może być różny i wynosić od kilku tygodni do nawet kilku miesięcy.
Czynniki ryzyka rozwoju kłykcin kończystych obejmują aktywność seksualną z wieloma partnerami, brak stosowania zabezpieczeń podczas kontaktów seksualnych oraz osłabiony układ odpornościowy. Warto podkreślić, że niektóre typy wirusa HPV odpowiedzialne za kłykciny kończyste są również onkogenne, co oznacza, że mogą zwiększać ryzyko rozwoju raka szyjki macicy, odbytu, prącia czy gardła. Regularne badania profilaktyczne, w tym cytologia u kobiet, są niezwykle ważne w wykrywaniu i zapobieganiu tym powikłaniom. Szczepienia przeciwko HPV są skuteczną metodą profilaktyki zakażeń tymi wirusami.
Jakie są objawy kurzajek i jak je odróżnić od innych zmian skórnych?
Kurzajki przybierają różne formy, w zależności od lokalizacji i typu wirusa HPV, który je wywołał. Najczęściej są to niewielkie, twarde, uniesione grudki o chropowatej, nierównej powierzchni, przypominającej kalafior lub brokuł. Mogą mieć kolor cielisty, różowawy, a czasem szarobrązowy. Często są bolesne przy ucisku, szczególnie te zlokalizowane na stopach, gdzie pod wpływem nacisku stają się płaskie i wrastają w głąb skóry (tzw. kurzajki podeszwowe).
Na dłoniach i palcach najczęściej występują kurzajki zwykłe, które są wyraźnie wyczuwalne i widoczne. Na twarzy mogą pojawić się drobne, nitkowate kurzajki, które są cieńsze i bardziej wydłużone. W miejscach intymnych kłykciny kończyste mają postać miękkich, różowych lub cielistych grudek, które mogą zlewać się w większe skupiska, przypominając kalafior. Czasami mogą być swędzące lub powodować pieczenie.
Odróżnienie kurzajek od innych zmian skórnych jest kluczowe dla właściwego leczenia. W przeciwieństwie do kurzajek, pieprzyki (znamiona) są zazwyczaj gładkie, symetryczne i mają jednolity kolor. Brodawki łojotokowe mają często tłustą, łuszczącą się powierzchnię i zazwyczaj pojawiają się u osób starszych. Zmiany grzybicze mogą mieć czerwony, łuszczący się obwód i ustępować w środku. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaleci odpowiednie leczenie.
Co wpływa na powstawanie brodawek i kto jest najbardziej narażony na infekcję?
Powstawanie brodawek jest bezpośrednio związane z infekcją wirusem brodawczaka ludzkiego (HPV). Jednak nie każdy kontakt z wirusem kończy się pojawieniem się kurzajek. Istnieje szereg czynników, które zwiększają podatność na zakażenie i rozwój zmian skórnych. Przede wszystkim jest to osłabienie układu odpornościowego. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, terapii immunosupresyjnej, niedożywienia czy silnego stresu, są bardziej narażone na aktywację wirusa i rozwój brodawek.
Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa HPV. Dlatego osoby, które często korzystają z basenów, saun, siłowni, czy wykonują pracę wymagającą długotrwałego kontaktu z wodą, są bardziej narażone na zakażenie. Uszkodzenia naskórka, takie jak drobne skaleczenia, otarcia, pęknięcia skóry, stanowią łatwą drogę wnikania wirusa do organizmu. Częste moczenie skóry, na przykład u osób z nadmierną potliwością stóp, również ułatwia infekcję.
Szczególnie narażone są dzieci, których układ odpornościowy jest jeszcze niedojrzały, oraz osoby starsze, u których odporność może być naturalnie obniżona. Osoby często podróżujące, korzystające z publicznych obiektów sportowych czy basenów, również są bardziej narażone na kontakt z wirusem. Dodatkowo, niektóre osoby mogą mieć predyspozycje genetyczne do łatwiejszego zakażania się wirusem HPV i częstszego rozwoju brodawek. Ważne jest, aby pamiętać, że wirus HPV jest powszechny, a jego obecność nie zawsze musi oznaczać problemy zdrowotne, jednak świadomość czynników ryzyka pozwala na podejmowanie działań profilaktycznych.
Jakie są główne drogi przenoszenia wirusa brodawczaka ludzkiego na skórę?
Wirus brodawczaka ludzkiego (HPV) jest wysoce zaraźliwy i może przenosić się na kilka sposobów, głównie poprzez bezpośredni kontakt ze skórą lub błonami śluzowymi osoby zakażonej. Najczęściej do infekcji dochodzi poprzez kontakt bezpośredni, czyli dotykanie istniejącej kurzajki lub skóry osoby zakażonej wirusem. Ten rodzaj transmisji jest szczególnie częsty w miejscach, gdzie skóra jest wilgotna i ciepła, co sprzyja przetrwaniu wirusa.
Do pośrednich dróg przenoszenia zalicza się kontakt z zakażonymi przedmiotami lub powierzchniami. Dotyczy to sytuacji, gdy wirus znajduje się na ręcznikach, ubraniach, rękawiczkach, a także na powierzchniach w miejscach publicznych, takich jak podłogi w szatniach, prysznice, baseny czy sauny. Dotknięcie takiej powierzchni, a następnie własnej skóry lub błon śluzowych, może prowadzić do zakażenia. Warto zaznaczyć, że wirus może przetrwać poza organizmem gospodarza przez pewien czas, zwiększając ryzyko infekcji.
W przypadku brodawek zlokalizowanych w okolicach intymnych, czyli kłykcin kończystych, główną drogą przenoszenia jest kontakt seksualny. Obejmuje to stosunek waginalny, analny i oralny. Zakażenie może nastąpić nawet wtedy, gdy osoba zakażona nie wykazuje żadnych widocznych objawów w postaci brodawek. Autoinokulacja, czyli przeniesienie wirusa z jednej części ciała na inną u tej samej osoby, jest również częstym zjawiskiem. Drapanie lub skubanie istniejącej kurzajki, a następnie dotykanie innej, niezainfekowanej skóry, może prowadzić do pojawienia się nowych zmian. U dzieci częste jest przenoszenie wirusa poprzez dotykanie zmian na własnej skórze lub skórze innych dzieci.
Jakie są sposoby leczenia kurzajek i czy można je usunąć domowymi metodami?
Istnieje wiele metod leczenia kurzajek, które można podzielić na zabiegi medyczne wykonywane przez lekarza oraz metody dostępne w domowym zaciszu. Wybór metody zależy od wielkości, lokalizacji i liczby brodawek, a także od indywidualnych preferencji pacjenta. W leczeniu medycznym często stosuje się krioterapię, czyli zamrażanie brodawek ciekłym azotem, co powoduje ich zniszczenie. Inne metody to elektrokoagulacja (wypalanie), laserowe usuwanie brodawek, czy stosowanie preparatów chemicznych o silnym działaniu, takich jak kwas salicylowy czy kwas trójchlorooctowy, które są aplikowane przez lekarza.
Wiele osób decyduje się również na domowe sposoby leczenia. Dostępne bez recepty preparaty zawierające kwas salicylowy w postaci płynów, żeli czy plastrów mogą być skuteczne w przypadku mniejszych brodawek. Działają one poprzez stopniowe złuszczanie naskórka, prowadząc do usunięcia zmiany. Olejek z drzewa herbacianego, czosnek, czy sok z cytryny to naturalne środki, które niektórzy stosują, choć ich skuteczność nie jest tak udowodniona naukowo jak metod medycznych czy preparatów farmaceutycznych.
Warto podkreślić, że samodzielne próby usuwania kurzajek, zwłaszcza tych głęboko osadzonych lub w wrażliwych miejscach, mogą prowadzić do powikłań, takich jak infekcje, blizny czy ból. Szczególnie ostrożnym należy być w przypadku brodawek w okolicach intymnych, które wymagają konsultacji lekarskiej i specjalistycznego leczenia. U dzieci kurzajki często znikają samoistnie, dlatego w wielu przypadkach wystarczy obserwacja i dbanie o higienę, aby zapobiec ich rozprzestrzenianiu się.
W jaki sposób profilaktyka może pomóc uniknąć powstawania nowych kurzajek?
Profilaktyka odgrywa kluczową rolę w zapobieganiu powstawaniu nowych kurzajek oraz ograniczaniu rozprzestrzeniania się istniejących zmian. Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami lub osobami, jest niezwykle ważne. W miejscach publicznych, takich jak baseny, siłownie czy szatnie, zaleca się noszenie obuwia ochronnego, na przykład klapek, aby uniknąć bezpośredniego kontaktu stóp z zakażonym podłożem.
Unikanie bezpośredniego kontaktu z kurzajkami innych osób jest również kluczowe. Nie należy dotykać brodawek innych ludzi, a także unikać dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, obuwie czy przybory toaletowe, które mogły mieć kontakt z wirusem. W przypadku posiadania własnych kurzajek, należy unikać ich drapania, skubania czy wycinania, ponieważ może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała (autoinokulacja). Po każdym kontakcie z kurzajką należy dokładnie umyć ręce.
Wzmocnienie układu odpornościowego poprzez zdrową dietę, regularną aktywność fizyczną i odpowiednią ilość snu może pomóc organizmowi w skuteczniejszym zwalczaniu infekcji wirusowych, w tym wirusa HPV. U osób dorosłych, szczególnie aktywnych seksualnie, stosowanie prezerwatyw może zmniejszyć ryzyko zakażenia wirusem HPV przenoszonym drogą płciową. Szczepienia przeciwko HPV są również bardzo skuteczną metodą profilaktyki, chroniącą przed najbardziej niebezpiecznymi typami wirusa, które mogą prowadzić do rozwoju nowotworów. Edukacja na temat dróg przenoszenia i sposobów zapobiegania jest ważnym elementem profilaktyki.